- Forfatter Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:27.
- Sist endret 2025-06-01 06:21.
Den diabetiske foten er et kompleks av anatomiske og funksjonelle endringer som kan oppstå hos diabetespasienter. Generelt er patologi en alvorlig lesjon i huden, arterier og kapillærer, bein, muskelvev og nerveceller. Selv om det er mange faktorer som forårsaker utvikling av diabetisk fot (bildet vil bare gi en delvis ide om dette problemet), er hovedårsaken den toksiske effekten av blodsukker.
Høy konsentrasjon av glukose fører til nedsatt innervasjon og blodtilførsel til underekstremitetene. På bakgrunn av diabetes mellitus og naturlig belastning på foten blir bløtvev skadet og deretter ødelagt. Progresjonshastigheten til sykdommen bestemmes i stor grad av varigheten av forløpet til den underliggende sykdommen og kvaliteten på behandlingen. Diabetisk fot, enkelt sagt,er en av de farligste komplikasjonene ved diabetes.
Hvorfor det myke vevet på bena påvirkes
Fordi dette syndromet oppstår sent i utviklingen av diabetes, er årsakene direkte relatert til langvarig eksponering av små og store kar for sukker, tilstede i destruktive konsentrasjoner. Hos diabetikere lider alle indre organer, muskler, bein, brusk, men gitt at underekstremitetene (spesielt føttene og anklene) er plassert langt fra hjertet, forverres blodtilførselen på grunn av sykdommen. I tillegg er det kjent at dårlig kontrollert diabetes mellitus kan provosere utvikling av åreforkalkning og andre vaskulære sykdommer som forstyrrer normal blodsirkulasjon.

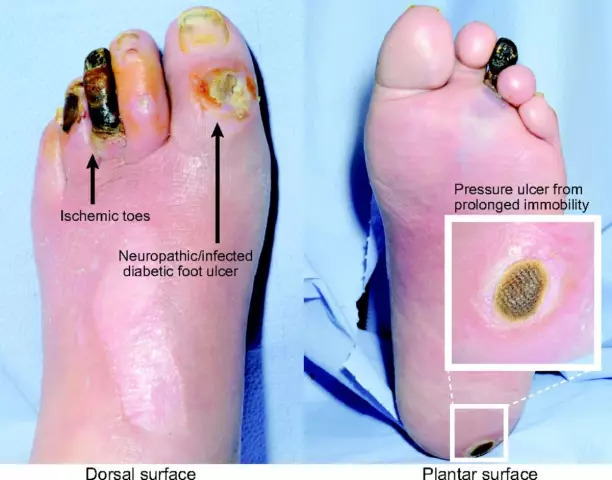
En diabetespasient utvikler etter hvert perifer nevropati, der han praktisk t alt slutter å føle skade på foten, og siden det maksimale vekttrykket ved gange faller på underekstremitetene, gror sårene lenge. Skadede nerver lar ikke pasienten føle beina fullt ut. I de innledende stadiene av en diabetisk fot (det er vanskelig å se noen sjokkerende endringer fra bildet), er pasienter ikke alltid i stand til å bestemme posisjonen til bena og fingrene når de går og balanserer. En frisk person med normal innervasjon føler at skoene gnider huden eller en stein har kommet inn i skoen og hindrer ham i å gå videre. En pasient med diabetes kan derimot ikke oppfatte en stein, ripe eller hard hud.
En soppinfeksjon medfører en lignende fareepidermis eller negler, derfor, ved de første symptomene på skade eller bakteriell skade på huden, haster det å bli undersøkt. En person som har lidd av diabetes i mer enn ett år kan ikke ignorere selv en slik "bagatell" som en inngrodd tånegl.
Hvem er i faresonen
Sjansen for å utvikle diabetiske leggsår øker flere ganger hvis pasienten:
- Føler ofte nummenhet, prikking eller brennende følelse i underekstremitetene.
- Har en historie med patologi av perifere kar som hindrer riktig blodsirkulasjon.
- Bleder dårlig kvalitet som ikke sitter sko. Feil valgte sko er ubehagelig, og hvis en frisk person føler dette, vil en pasient med diabetes kanskje ikke legge merke til røde flekker og hard hud i lang tid.
- Lider av fotavvik (som flatfot eller hallux valgus).
- Han har hatt diabetes i over 10 år.
- Røyker og misbruker alkohol.
Hvis en person faller inn i en risikogruppe, må han definitivt informere legen om potensielt farlige faktorer for å forhindre utviklingen av en diabetisk fot.

Syndromklassifisering
Basert på årsakene som forårsaker utviklingen av en diabetisk fot, skiller leger ut flere hovedformer for syndromet:
- nevropati;
- iskemisk;
- kombinert.
I det første tilfellet er det skade på nerveceller som dominerer, med en iskemisk diabetisk fot (de er ikke vist på bildethar grunnleggende forskjeller) er det et brudd på blodstrømmen. Den kombinerte formen av sykdommen er preget av manifestasjoner av nevropatiske og iskemiske varianter.
Sykdomstegn
Ved de første symptomene på en diabetisk fot bør behandlingen (bilde av fotens utseende er plassert i anmeldelsen) startes umiddelbart. Ved mistanke om en sykdom, er det presserende å besøke en spesialist som vil utarbeide ytterligere terapitaktikker. Tegn på diabetisk fot inkluderer:
- Sår, erosjoner, sår, blemmer. Selv minimal skade på epidermis er farlig. Ufarlig ved første øyekast, liktorn og liktorn kan bli en gunstig betingelse for penetrasjon av et bakterie- eller sopppatogen, noe som vil komplisere det allerede vanskelige sykdomsforløpet. Hovedtegnet på infeksjon er strømmen av puss fra såret.
- Negleskade. Sopp og inngrodde tånegler kan også forårsake alvorlig betennelse i fotens hud og påvirke dypere vev.
- Hyperemi. Rødhet i epidermis kan tyde på en infeksjon, spesielt hvis det er en åpen sårflate i nærheten, skrubbsår, hard hud på foten.
- Kløe. Hvis huden konstant klør, blir dette symptomet ofte sett på som en forvarsel om en diabetisk fot. Det første stadiet av denne sykdommen hos de fleste pasienter begynner med rødhet, svie og alvorlig kløe.

Vedvarende smerte. Dette symptomet kan indikere skade på ligamentapparatet, blåmerker, blåmerker, overdreven stress på bena,trange sko eller infeksjon
Pasienter med diabetes opplever alvorlige gangvansker. Forresten, h althet indikerer noen ganger utviklingen av Charcot-artropati. Denne patologien er sjelden, men med utilstrekkelig behandling fører den nesten uunngåelig til funksjonshemming. Årsaken til denne komplikasjonen anses å være perifer nevropati, hyppige mekaniske skader, osteoporose.
I den innledende fasen av den diabetiske foten er det en endring i fargen. Fra ankelen til tærne, kan foten få en annen nyanse: fra rød til blågrønn eller til og med svart. Sammen med en endring i fargen på huden kan det oppstå hevelse, som er et tegn på dårlig venøs sirkulasjon.
I senere stadier av diabetisk fot rapporterer pasienter også om andre symptomer:
- smerter i underekstremitetene som stråler ut til lår og rumpe;
- h alting som øker med tretthet;
- nummenhet og sporadisk prikking i bena;
- mangel på hår på leggen;
- høy kroppstemperatur;
- epidermis skinner, ser for stram ut, stram.
Hovedstadier av sykdommen
Avhengig av kompleksiteten til lesjonen i karsengen og nerveender i underekstremitetene, tilskrives den patologiske prosessen en tydelig iscenesettelse. Det gradvise forløpet av sykdommen ble først beskrevet i 1997. I samsvar med den skilles følgende stadier av diabetisk fot:
- Initial. På bildet er lesjoner i nullstadiet praktisk t alt ikke merkbare, men hvisundersøk pasienten nøye, kan du finne de første tegnene på deformert slitasjegikt, tynning av epidermis, gråaktig-cyanotisk eller rødlig nyanse av vev, lett hevelse.
- Først. På dette stadiet vises en grunn overfladisk erosjon, som eksponerer det subkutane fettet. Muskler og vev ligger dypere til de er involvert i den nekrotiske prosessen.
- Second. Muskelvev, sener, bein og ledd påvirkes. Hvis pasienten søker hjelp fra spesialister på dette stadiet, kan den diabetiske foten kureres uten kirurgi.
- Tredje. For dette stadiet av sykdommen er purulent fusjon av beinstoff karakteristisk. Abscesser vises i dype vev - begrensede områder av den purulente prosessen, oftest forårsaket av anaerobe bakterier. Bensår avgir en illeluktende lukt.
- Fjerde. På dette stadiet utvikles koldbrann og tarsus. På grunn av nekrotiske endringer blir fingrenes vev svarte, mens det ikke er klare grenser for de berørte områdene. Pasienten mangler fullstendig følsomhet i noen del av foten. På dette stadiet består behandlingen som regel i amputasjon av fingrene og døde deler av lemmen. I noen tilfeller utføres det også operasjoner for å gjenopprette blodtilførselen til foten.
- Femte. Det er vanskelig å forestille seg hvordan en diabetisk fot ser ut på dette stadiet. Uten riktig behandling sprer koldbren seg høyere og høyere, og ødelegger ikke bare foten, men også vevet i underbenet, og påvirker låret. For å redde pasientens liv er det eneste mulige behandlings alternativet høytamputasjon av lemmer.
Diagnostiske tester
For nøyaktig å fastslå sykdommen er ikke undersøkelse alene og pasientens plager nok. Medisinsk diagnostisk evaluering inkluderer også laboratorietester, instrumentelle screeninger og konsultasjoner med høyt spesialiserte spesialister. For eksempel kan kvalifisert assistanse fra en angiokirurg og en ortopedisk kirurg være nødvendig. Leger av disse spesialitetene er direkte involvert i behandlingen av diabetes mellitus og infeksjoner forbundet med sirkulasjonsforstyrrelser i underekstremitetene.
Kliniske tester som er foreskrevet til pasienter med diabetisk fot representerer en hel rekke studier. Disse inkluderer:
- Detaljert blodprøve. Studien vil bidra til å finne ut tilstedeværelsen av infeksjon, dens alvorlighetsgrad. Indikatorene for lymfocytter og leukocytter vil hjelpe spesialisten i dette - deres økte innhold indikerer at pasientens kropp kjemper mot en infeksjonssykdom.
- Blodprøve for sukkernivå. For pasienter med diabetes og diabetisk fot er dette et must.
- Nyrefunksjonstester, leverenzymer og andre screeninger bestilles av legen hvis det er hensiktsmessig, som han avgjør fra sak til sak.
I tillegg til laboratoriediagnostiske prosedyrer vil en pasient med diabetisk fot definitivt bli sendt til røntgen. Studien skal bestemme graden av skade på beinvev, vurdere helseskaden fra infeksjon, oppdage fremmedlegemer i bløtvev, og til og medtidlig utvikling av koldbrann, noe som vil fremgå av porøse muskler og hull i bildet.

En undertype av røntgenundersøkelse er angiografi - en metode for å diagnostisere blodårer, som innebærer bruk av kontrastmiddel (oftest gadolinium). I henhold til det angiografiske bildet er det mulig å tilstrekkelig vurdere funksjonaliteten til karene, bestemme graden av elastisitet og tykkelse på veggene deres, og omfanget av den patologiske prosessen. Kirurgi for å gjenopprette blodsirkulasjonen må innledes med angiografi, som utføres under lokalbedøvelse.
Er det mulig å kurere foten med piller
Ved behandling av diabetisk fot (bilder bekrefter nok en gang at diabetes mellitus er en farlig, livstruende sykdom), lar bruk av medisiner deg delvis nøytralisere det høye nivået av glukose i blodet og starte prosessen regenerering av det berørte vevet. Som grunnleggende middel brukes legemidler av følgende farmakologiske grupper:
- insulin erstatning;
- antibakteriell;
- antifungal;
- anti-inflammatorisk;
- smertestillende;
- lokale antiseptika.
Systemiske legemidler og antibiotika
For effektiv behandling av diabetisk fot er det av stor betydning å styrke immunforsvaret ved hjelp av immunmodulatorer. De foreskriver også nevrotrope legemidler (for eksempel Milgamma, Compligam), som inneholder B-vitaminer, støtter arbeidet til hjertet, nyrene,forhindre trombose. For å forbedre pasientens generelle velvære utføres terapi med antiinflammatoriske ikke-steroide legemidler, trisykliske antidepressiva for å redusere smerte.

Antibakterielle midler foreskrives uten feil med progresjonen av den nekrotiske prosessen og utdyping av sår. Vanligvis foreskriver leger, uten å vente på resultatene av bakteriologisk kultur, som utføres for å bestemme følsomheten til patogen mikroflora, bredspektrede antibiotika fra gruppen cefalosporiner og fluorokinoloner:
- Zefter.
- Cifran ST.
- Avelox.
- "Tsiprolet A".
- Hinemox.
- Invanz.
Avhengig av alvorlighetsgraden av diabetiske fotsymptomer, kan kombinasjoner av antibiotika brukes. For eksempel viser et par "Clindamycin" - "Ciprofloxacin" god effektivitet selv med iskemiske sår på et avansert stadium.
I tillegg til antibiotika får pasienter foreskrevet legemidler med kompleks virkning. Disse inkluderer klassen heparinoider, som har en kraftig antitrombotisk effekt. De fleste av disse legemidlene er tilgjengelige i kapsler (Sulodexide, Lomoporan), men i noen tilfeller brukes også løsninger for parenteral infusjon. For komplekse iskemiske sår forårsaket av ødeleggelse av blodkar, er Prostavazin, Alprostadil foreskrevet. Disse stoffene utvider blodårene, minimerer blodviskositeten og forhindrer at blodplater fester seg sammen. Viser utmerkede resultater"Trental 400" - dette legemidlet brukes oftest til å behandle diabetisk fot, da det raskt forbedrer mikrosirkulasjonen i det berørte vevet. Analogene har de samme egenskapene:
- "Vulostimulin".
- Delaskin.
- Fuzicutan.
For å gjenopprette følsomheten til foten, hvis tap oppsto på grunn av skade på nervefibre, bruk preparater med tioktinsyre i sammensetningen. Disse inkluderer "Thioleptu", "Thioctacid", "Berlition".

Hvordan skylle sår
En utvilsom grunn til å gå til legen er fraværet av smerte ved diabetisk fotsyndrom. Konservativ terapi for skremmende leggsår krever grundig omsorg for dem og kompetent bruk av lokale medisiner.
Suksessen med behandling avhenger i stor grad av hvor ansvarlig pasienten tilnærmer seg implementeringen av medisinske resepter. Ekstremt viktig:
- hold såret rent til enhver tid;
- ikke la det bli vått;
- bytt bandasjer regelmessig med anbef alte medisiner;
- bruk sokker, tøfler hjemme;
- minimer fysisk aktivitet og gåing.
Spesiell oppmerksomhet bør rettes mot høykvalitets rengjøring og vask av såret med antiseptiske løsninger, etterfulgt av påføring av sterile bandasjer. Leger mener at den beste måten å rense såret på er den kirurgiske metoden. Ved hjelp av en skalpell kan døde vevspartikler, purulente masser fjernes fra et dypt sår. Mekanisk rengjøringsmetodelar bare sunt vev forbli i såret.
Skyll såret hjemme, vil pasienten kunne selvstendig. Sammenlignet med kirurgisk rengjøring er denne metoden sikrere. Å vaske såret med s altvann. Natriumklorid har ingen giftige bivirkninger. I fravær av dette middelet hjemme, kan du tilberede en løsning med 0,9% konsentrasjon av natriumklorid. Det anbefales også å rense såret med en "standard" 3% hydrogenperoksidløsning - dette desinfeksjonsmiddelet fjerner puss og ødelegger anaerobe bakterier. Hvis det er nødvendig å vaske såret ofte, fortynnes peroksidløsningen med s altvann. Begge komponentene er tatt i like proporsjoner.
Det er praktisk å bruke Miramistin-antiseptisk til sårskylling. Forresten, dette verktøyet har en rekke fordeler sammenlignet med løsninger av mangan, jod, strålende grønt - Miramistin bremser ikke helingsprosessen og stopper vevsdød. Samtidig brukes analogen "Chloghexidine" hovedsakelig i de første stadiene av en diabetisk fot. Saken er at dette middelet mister sine desinfiserende egenskaper i et purulent miljø.

Alle de ovennevnte sårrenseproduktene anbefales å fortynnes hvis de brukes for ofte, alternerer med hverandre, ikke bruk samme preparat hele tiden.
Aktuelle behandlinger
I seg selv vil ikke behandling av diabetisk fot med eksterne medisiner gi noe resultat. For å stoppe den destruktive patologiske prosessen, er det nødvendigbruk antiseptika i kombinasjon med metoden for kirurgisk rengjøring av såret. Før du legger på en bandasje med medisin, legges Iruxol og Dioxicain-P salve inn i såret - disse midlene inneholder enzymene kollagenase og protease. Det er nødvendig å bruke disse stoffene med ekstrem forsiktighet ved bakteriell skade på såret, da de kan ha en giftig effekt ikke bare på patogen mikrobiota, men også på sunt vev.
Sår på ekstremitetene, ledsaget av purulent utflod og hevelse, behandles med kremer og salver, som inkluderer jod og polyetylenoksid. Disse inkluderer:
- "Yodopyron".
- Brownall.
- "Lavacept".
- Dioxidine.
Bruk av lokale medisiner innebærer regelmessig inspeksjon av såret på grunn av risikoen for overtørking av overflaten under regenereringsprosessen. For behandling av dype erosjoner med en betydelig mengde nekrotisk vev brukes Purilon gel - et medikament som stimulerer regenereringsprosesser og naturlig rensing av et sår fylt med purulente masser.
Kirurgi
Den radikale metoden for behandling av diabetisk fot av iskemisk type brukes oftere enn konservativ terapi. Denne formen for patologi er vanskelig å svare på andre behandlingsmetoder. Dynamikken i sårheling forbedres dramatisk etter kirurgisk rekonstruksjon av arteriene ved bypass eller endovaskulær intervensjon. Slike operasjoner er rettet mot å gjenopprette blodstrømmen i arteriene i underbenet og popliteale blodårer. Manipulering utføres under lokalbedøvelse. Underoperasjoner gjennom et eksternt snitt, føres et kateter inn i lårbensarterien, hvorigjennom ørsmå ballonger plasseres - de utvider lumen i karene og forbedrer blodgjennomstrømningen.
Ved alvorlig infeksjon og behandlingssvikt tas det en beslutning om å amputere lemmen. Bare fjerning av den berørte kroppsdelen vil bidra til å stoppe spredningen av infeksjonen og redde en persons liv.

Forebygging og råd
Suksessen med behandling av patologi avhenger i stor grad av overholdelse av et sparsomt regime, som minimerer fysisk stress på foten. Den beste lossingen for underekstremitetene er sengeleie. Hvis det av en eller annen grunn er umulig å overholde det, bør pasienten bare bruke ortopediske sko med spesiallagde innleggssåler. Krykker kan også brukes for å redusere belastningen på beinet mens du går.
Hvis en person med diabetes er i fare for å utvikle fotsår, bør de ta vare på seg selv og kjøpe en fikseringsbandasje laget av polymermaterialer. Det forstyrrer ikke moderat fysisk aktivitet og irriterer ikke såroverflaten.
Et annet forebyggende tiltak for diabetisk fot er riktig valg og påføring av en sårbandasje. Det kroniske forløpet av patologien gjør det nødvendig å dekke såret, men samtidig gi et tilstrekkelig nivå av permeabilitet for gassutveksling. For dette formålet er den mest bruktehydrogel- og kollagendressinger.
Prognose for sykdom
Av ti pasienter med diabetisk fot er syv diagnostisert med en nevropatisk form forbundet med nerveskade. Et positivt resultat av konservativ behandling oppnås i nesten 90% av tilfellene. Mindre optimistisk er prognosen for iskemiske og kombinerte former for sykdommen. Med skade på blodårene bidrar konservativ terapi til å forhindre amputasjon i bare en tredjedel av tilfellene av ulcerøse lesjoner. I tillegg er behandlingen av diabetisk fotsyndrom ofte komplisert av risikoen for sekundær infeksjon av et åpent sår, mekanisk skade som kan forsterke nekrotiske prosesser, føre til vevsnedbrytning og koldbrann, der det vil være umulig å unngå fjerning av lemmen..

Ved de første symptomene bør behandlingen startes umiddelbart. Ikke risiker din egen helse og liv ved å velge tilfeldig farmasøytiske preparater og folkemedisiner. En feil tilnærming til behandling øker risikoen for å utvikle koldbrann, noe som betyr at sannsynligheten for å forbli ufør resten av dagene automatisk øker.