- Forfatter Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:27.
- Sist endret 2025-06-01 06:21.
Streptodermi er en infeksjonspatologi som oppstår med skade på epidermis. Sykdommen overføres lett og sprer seg raskt. Oftest blir barn i førskole- og barneskolealder syke. Dette skyldes at barnets immunsystem ikke er ferdig utviklet. Behandling av streptodermi bør startes så tidlig som mulig, inntil sykdommen har påvirket de dype lagene i huden og ikke har gått over i det kroniske stadiet. I de tidlige stadiene leges denne plagen raskt og etterlater ingen merker på huden.
Pathogen
Agensen for streptodermi er streptokokker. Denne bakterien er norm alt tilstede på epidermis hos mange mennesker. Den lever på overflaten av huden, men trenger ikke inn i de indre lagene, da den raskt blir ødelagt av immunceller. Med det gode arbeidet med kroppens forsvarssystem, forårsaker ikke denne mikroben noen infeksjonssykdommer. Derfor vurderes streptokokkeropportunistiske bakterier. Men hvis en persons immunitet faller og det er sår på huden, trenger mikrober inn i de dype lagene av epidermis. Det er en sykdom - streptodermi.
Det er tilfeller når streptokokker slutter seg til en allerede eksisterende smittsom patologi. Med vannkopper, herpes eller eksem forverrer streptodermi symptomene på den underliggende sykdommen. Disse patologiene er ofte ledsaget av kløe. Streptokokker kommer inn i huden gjennom sår fra riper. I dette tilfellet snakker leger om sekundær streptodermi.

Hva kan provosere utbruddet av sykdommen
Den direkte årsaken til streptodermi er årsaken - streptokokker. Men for at utviklingen av sykdommen skal begynne, er det nødvendig med ytterligere ugunstige forhold. Disse inkluderer alle faktorer som bidrar til redusert immunitet:
- stress;
- avitaminosis;
- kroniske sykdommer i mage-tarmkanalen og det endokrine systemet;
- sirkulasjonsforstyrrelser;
- tidligere akutte infeksjoner.
Hos barn kan symptomer på streptodermi oppstå etter å ha fått sår hals eller skarlagensfeber. Disse sykdommene er forårsaket av den samme mikroorganismen - streptokokker.
I tillegg kan årsakene til streptodermi også være i strid med hudens integritet. Tross alt kommer infeksjonen inn i epidermis gjennom sår. Selv små riper, skrubbsår og bitt kan bli en inngangsport for bakterier å komme inn.
Surheten (pH) i huden spiller også en stor rolle. Dens normale verdier erverdier fra 5,2 til 5,7 enheter. Hvis pH stiger til 6-7 enheter, blir mikrofloraen i epidermis forstyrret. Resultatet er et gunstig miljø for mikrobiell vekst.
Ofte lider personer med hormonforstyrrelser av streptodermi. Feil funksjon av de endokrine kjertlene påvirker tilstanden til epidermis. Med en hormonell ubalanse blir huden fet og dekket av hudormer. Denne epidermis er svært utsatt for infeksjon.
Sendringsruter
Er streptodermi smittsomt? Infeksjonen går ganske lett fra en syk person til en frisk. Følgende overføringsmetoder kan skilles fra hverandre:
- Kontakt. Patogenet vises på huden til en frisk person etter et håndtrykk eller annen kontakt med pasientens epidermis.
- Husholdning. Infeksjonen overføres gjennom gjenstander som brukes av en syk person.
- Luftbåren. Denne overføringsveien er sjelden notert. Imidlertid kan en syk person kaste ut bakteriene når de nyser og hoster. Hvis de kommer på huden til en frisk person, oppstår det en sykdom.
- Dusty. Bakterier kommer inn i hudsår gjennom støv som er forurenset med streptokokker.
Streptodermi hos voksne er mye mindre vanlig enn hos barn. Denne sykdommen er mer typisk for førskole- og barneskolealder. Det er nok at ett barn blir syk, da et utbrudd av denne infeksjonen begynner i barnelaget. Voksne blir oftest smittet ved kontakt med syke barn.
Streptodermi danner ikke immunitet. Tilbakefall er ikke uvanlig.
Typer, former ogsykdomsstadier
Infeksjon kan påvirke både det overfladiske laget av huden og de dypere delene av epidermis. I det første tilfellet kalles sykdommen impetigo, og i det andre - ekthyma.
I medisin skilles følgende stadier av streptodermi avhengig av dybden av epidermislesjonen:
- Bullous. Bakterier infiserer kun overflatelaget av huden. Utslett vises i form av små bobler. Så åpner de seg, sårene gror. Ingen spor er igjen på epidermis. Vanligvis påvirker infeksjonen huden i ansiktet.
- Ikke-bulløs. Store blemmer og sår dannes på huden. Karakterisert av skade på de dype lagene av epidermis. Generell helse forverres. Prosessen med behandling av dette stadiet av sykdommen er veldig lang. Ofte er det ikke-bulløs streptodermi på armer og ben.
- Kronisk. Det observeres med utilstrekkelig eller feil behandling. Infeksjonen rammer store hudområder (opptil 10 cm).
Med rettidig behandling ender sykdommen i det bulløse stadiet. I dette tilfellet er hudskade begrenset til bare de øvre lagene.
Streptodermi er også klassifisert avhengig av utslettets art. Følgende former for sykdommen skilles:
- streptokokk-impetigo;
- bullous impetigo;
- tørr streptodermi;
- streptokokkoverbelastning (sp altelignende impetigo);
- periungal panaritium (turniol);
- streptokokkbleieutslett;
- vulgær ekthyma.
Symptomer på streptodermi vil variere avhengig av sykdomsformen. Klinisk bilde av ulike typerpatologi vil bli diskutert videre.
ICD-klassifisering
I henhold til International Classification of Diseases of the Tenth Revision refererer streptodermi til infeksjoner i hud og subkutant vev. Slike sykdommer er betegnet med kodene L01 - L08. ICD-10 streptoderma-koden vil avhenge av sykdommens form.
Oftest oppstår denne sykdommen i form av impetigo (skade på de øvre hudlagene). I dette tilfellet er det angitt i ICD-10-koden L01.
Dyp hudlesjoner (ektyma) med streptodermi er kodet under koden L08.8, som betyr - "Andre spesifiserte lokale infeksjoner i hud og underhud".
Generelle symptomer
Hvordan starter streptodermi? Inkubasjonstiden etter infeksjon er ca. 7 dager. Da vises de første tegnene på sykdommen. De er avhengige av patologiens form. Det er imidlertid mulig å skille de generelle symptomene på streptodermi, karakteristiske for alle typer denne sykdommen:
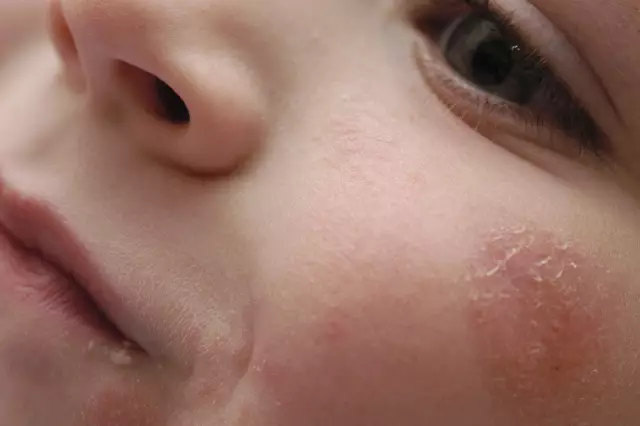
- Røde flekker på epidermis. De er oftest lokalisert i ansikt, lemmer, armhuler og lyske, samt i hudfolder. Flekkene er runde. I området med rødhet merkes avskalling av huden.
- Bobleutslett. Størrelsen på utslettet kan variere fra noen få millimeter til 1-2 centimeter.
- Alvorlig kløe i berørte områder.
- Smerte og hevelse i huden på stedet for utslettet.
- Hovne lymfeknuter.
I tillegg har mange pasienter det dårligere. Det er svakhet, ubehag, hodepine. Temperaturen kan stige til +38 grader. Det er slik han reagererkroppen for infeksjon. Deretter vil vi vurdere mer detaljert symptomene på ulike typer streptodermi.
Symptomer på streptokokk-impetigo
Oftest oppstår sykdommen i form av streptokokk-impetigo. Dette er den mildeste formen for patologi. En lett rødhet vises på huden, og deretter vesikler (konflikter). Inne i dem er purulent innhold. Konflikter kan vokse opp til 1-2 cm Et slikt utslett forekommer hovedsakelig i ansiktet. Så rives veggene deres og pus kommer ut. På stedet for utslettet dannes skorper, som deretter faller av. Når huden gror, blir det igjen en flekk som deretter blir blek. Det er ingen spor på stedene av utslett. Sykdommen varer i opptil 2-4 uker.

Klinisk bilde av bulløs impetigo
Bullous impetigo er mer alvorlig. Denne sykdommen er mer vanlig hos spedbarn. Bobler med denne formen for sykdommen vises vanligvis på armer eller ben. De når størrelser på 1-2 cm. Over tid bryter de gjennom. I stedet dukker det opp sår som gror i lang tid. Kløe bekymrer pasienten etter åpningen av boblene. Denne formen for sykdommen er alltid ledsaget av en betydelig forverring av velvære: svakhet, feber, hovne lymfeknuter. Hudheling kan ta opptil 2 måneder.
Tørr streptodermi
Tørr streptodermi tolereres vanligvis lett. Bare de øverste lagene av dermis påvirkes. Utslett dannes i form av hvite eller rosa flekker dekket med skjell. Bobler blir ikke observert. Sykdommens manifestasjoner plager praktisk t alt ikke pasienten, det er ingen forverring av den generelle tilstanden. Imidlertid er denne formen for patologi snikende ved at pasienten forblir smittsom med normal helse. Svært ofte overfører barn med tørr streptodermi infeksjonen til andre.
streptokokkoverbelastning
Denne formen for streptodermi hos voksne og barn observeres ganske ofte. Utslett er oftest lokalisert i munnvikene, sjeldnere i området rundt nesevingene og øynene.
Rødhet vises på det berørte området. Da dannes det en liten mengde bobler. Vanligvis noteres enkeltutslett. Over tid åpner de seg av seg selv, skorper og sprekker dannes på stedet, og så gror huden.
Vanligvis får du deg ikke dårligere av å spise, og sykdommen reagerer godt på behandling. Det er imidlertid denne typen streptodermi som ofte blir kronisk, spesielt hos personer som lider av tannsykdommer.

Paraungual forbryter
I dette tilfellet infiserer streptokokker huden i området av neglesengen på fingrene eller tærne. Smertefull hevelse og rødhet vises rundt neglene. Da dannes det bobler. Etter å ha åpnet dem, dekkes det berørte området med en brun skorpe, hvorfra pus frigjøres.
Streptokokkpanaritium oppstår vanligvis hos mennesker etter skade på huden rundt neglene under manikyrprosedyrer eller hangnails. Denne sykdommen må behandles så tidlig som mulig. Hvis den ikke behandles, kan negleavstøtning forekomme.

streptokokkbleieutslett
Av alle typer overfladisk streptodermi (impetigo) er denne sykdomsformen preget av det mest alvorlige forløpet. Patologi forekommer ofte hos spedbarn, eldre eller sengeliggende pasienter. Streptokokker påvirker hudfoldene i armhulene, i lysken og glutealregionen, og hos kvinner - under brystkjertlene. Sykdommen rammer overvektige barn og voksne som har mange fettfolder på kroppen.
Betennelse i huden oppstår med sterk kløe, smerte og rødhet. Da dannes det bobler, som smelter sammen med hverandre. Ofte utvikler streptokokklesjoner mot bakgrunnen av bleie dermatitt eller vanlig bleieutslett, noe som gjør sykdomsforløpet enda mer alvorlig. I tillegg blir hudfoldene konstant fuktet av sekretet fra svettekjertlene, noe som øker irritasjonen av epidermis. Denne formen for sykdommen er preget av et langt forløp og langsom tilheling av huden.
Ecthyma vulgaris-symptomer
Når vulgær ektym oppstår, påvirkes de dype lagene i huden. Dette er den mest alvorlige formen for streptodermi. Den utvikler seg med en sterk reduksjon i immunitet: hos pasienter med diabetes, svulster, virusinfeksjoner.
Lesjoner er markert på beina og baken. Store blemmer med tykke vegger dannes, fylt med puss. Etter deres gjennombrudd vises smertefulle sår, som leges veldig sakte. Grove arr forblir på huden. Sykdommen er alltid ledsaget av symptomer på generell forgiftning: høy feber, svakhet, hovne lymfeknuter, hodepine.
Behandling av streptodermi ien slik alvorlig form bør startes umiddelbart. Vulgær ektym er ofte komplisert av sepsis. I tillegg kommer stafylokokker ofte sammen med streptokokkinfeksjoner, noe som resulterer i enda mer alvorlige hudlesjoner.
Diagnose
Diagnose og behandling av streptodermi gjøres av hudlege eller terapeut. Vanligvis bestemmes sykdommen allerede under undersøkelsen i henhold til pasientens klager og utseendet på utslettet. Laboratoriemetoder brukes sjelden. Noen ganger utføres en fullstendig blodtelling. En økning i antall leukocytter og ESR indikerer tilstedeværelse av betennelse.
I noen tilfeller er det nødvendig med en analyse av bakteriofagen av innholdet i vesiklene. Det er nødvendig å velge riktig metode for terapi. I løpet av studien bestemmes streptokokkers følsomhet overfor ulike typer antibakterielle legemidler.
Eksterne rettsmidler
Hvordan smøre de berørte områdene av huden med streptodermi? Dette spørsmålet bekymrer ofte pasienter. Før påføring av salver, må utslett behandles med følgende antiseptiske løsninger:
- brilliant green;
- fucorcin;
- jodløsning;
- borsyre"
- hydrogenperoksid;
- "Miramistin";
- "Klorheksidin";
- alkohol- og vannløsning av metylenblått;
- kaliumpermanganat.
Alkoholløsninger med fargestoffer (briljantgrønt, fukortsin, metylenblått) påvirker patogenet mest effektivt. Imidlertid kan de ikke brukes til utslett i ansiktet, så vel som forbehandling av streptodermi hos spedbarn og eldre. Disse stoffene kan forårsake hudirritasjon. Barn under 3 år anbefales ikke antiseptika med jod, klorheksidin og Miramistin.

Utslett behandles med antiseptika 3-4 ganger om dagen. Du kan bruke lokale spotting-midler på de berørte områdene bare 30 minutter etter påføring av løsningene.
Ved streptodermi foreskrives salver med antiseptika og antibiotika:
- "Tsindol";
- sinksalve;
- salisylsalve;
- "Baneocin";
- "Levomekol";
- "Synthomycin";
- "Streptocide";
- "Fusiderm".
Disse aktuelle produktene trenger inn i de dype lagene av epidermis og forhindrer vekst av bakterier. De påføres huden eller brukes som kompresser.

Det er viktig å merke seg at Acyclovir salve ikke skal brukes mot streptodermi. Dette er et antivir alt middel som ikke påvirker streptokokker.
Noen ganger anbefaler hudleger hormonelle salver med kortikosteroider for å lindre kløe. Ikke i noe tilfelle bør slike midler brukes uavhengig. Spørsmålet om utnevnelsen deres kan bare avgjøres av den behandlende legen. De vises ikke til alle pasienter. De er vanligvis foreskrevet for streptokokkekthyma, det kroniske sykdomsforløpet, samt kombinasjonen av streptoderma med dermatitt. Påfør kortikosteroidsalver "Pimafucort","Akriderm", "Triderm".
Under behandling anbefales det ikke å ta hygieniske vannprosedyrer. Streptokokker trives i fuktige omgivelser, og vaskeutslett kan spre seg til friske områder av huden.
Oral antibiotika
Orale antibiotika mot streptodermi er ikke indisert i alle tilfeller. Spørsmålet om behovet for å foreskrive antibakterielle legemidler avgjøres av den behandlende legen. Antibiotika må foreskrives mot ektym, omfattende hudlesjoner, tegn på begynnende komplikasjoner, samt høy feber og andre symptomer på generell forgiftning av kroppen.
Valget av et antibakterielt medikament bestemmes av en analyse av innholdet i utslett for bakteriologisk dyrking. For streptokokkinfeksjoner er penicillinmedisiner mest effektive:
- "Amoxicillin";
- "Flemoxin Solutab";
- "Amoxiclav";
- "Augmentin".

Penicilliner forårsaker imidlertid ofte allergiske reaksjoner. Derfor, hvis pasienten har uønskede effekter, bør disse legemidlene erstattes med makrolidantibiotika, cefalosporiner eller fluorokinoloner:
- "Clarithromycin";
- "Azithromycin";
- "Sumamed";
- "Rovamycin";
- "Cefuroxime";
- "Ciprofloxacin";
- "Levofloxacin".
Antibakterielle medisinerutnevnes for en periode på 5 til 14 dager. Oftest gis antibiotika or alt, intramuskulær eller intravenøs administrering er kun indisert i alvorlige tilfeller.
Forebygging
Det er viktig å huske at streptodermi kan forårsake alvorlige komplikasjoner. Bakterier kan påvirke ikke bare huden, men også nyrene, slimhinnen i hjertet og halsen. En komplikasjon av streptodermi kan være streptokokk-nefritt, revmatisme, betennelse i mandlene. Den farligste konsekvensen av sykdommen er blodforgiftning. Derfor må du iverksette tiltak for å forhindre infeksjon med streptokokker.
Eventuelle riper og små sår på huden bør behandles med antiseptika og bandasjer bør påføres skade. Det er også nødvendig å styrke immuniteten din: prøv å spise mat rik på vitaminer, unngå stress. Streptokokksykdommer (tonsillitt, skarlagensfeber) må behandles i tide og gjennomgå behandling til fullstendig bedring.
Det er veldig viktig å unngå kontakt med personer med streptodermi. Selv med små hudutslett bør du umiddelbart besøke en hudlege eller terapeut. Disse tiltakene vil bidra til å redusere risikoen for infeksjon.